老龄化社会的标志之一是60岁以上人口占总人口的10%以上,人口老龄化程度越高,骨质疏松的发病率越高,到2025年中国60岁以上的人口2.87亿,将超过目前的美国人口总人数。2021年至2050年是加速老龄化阶段,老年人口总量将超过4亿,老龄化水平达到30%,中国骨质疏松症或低骨量患者将达到2.12亿。

那么,什么是骨质疏松症?骨质疏松症有哪些危害?该如何预防骨质疏松症呢?10月20日是世界骨质疏松日,今天,就让我们跟随上海市第六人民医院王开阳医生,一起来认识下骨质疏松症吧!
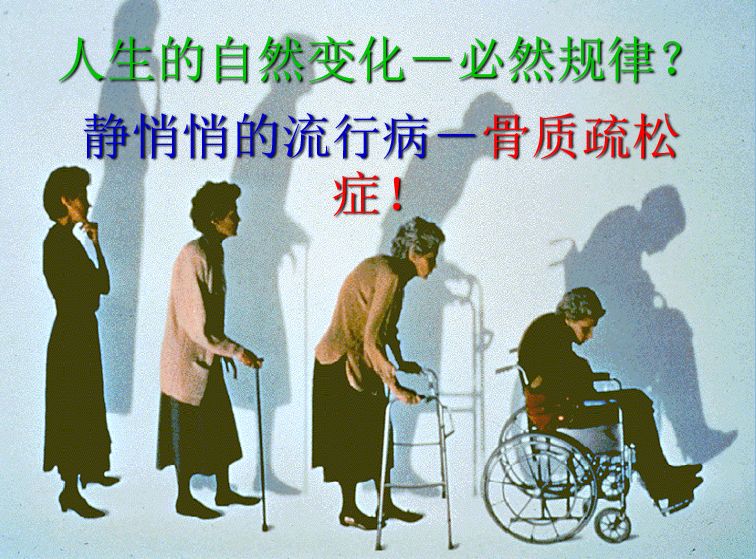
如果您已经迈入了50岁的门槛,享有空闲的时间,怀有平稳的心态,一切显得十分美好,然而骨质疏松却悄然来袭,可是您知道自己有骨质疏松吗?这张照片非常直观的反映了骨质疏松患者的体形变化。
骨质疏松症骨质疏松症英文是Osteoporosis,意思就是多孔的骨骼,是一种以骨量低下、骨微结构破坏,导致骨脆性增加,易发生骨折为特征的全身性骨病。
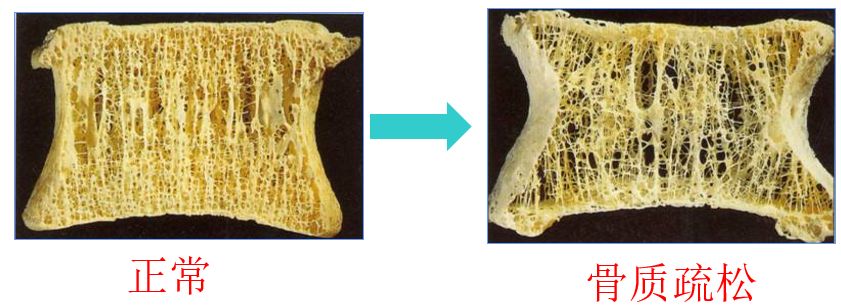
现实生活中它跟感冒、胃肠炎一样常见,和高血压、糖尿病一样都是慢性病,因为前期症状不明显,常常被人们忽视,只有骨折时才被察觉。因此我们也说骨质疏松症是静悄悄的疾病。
医学界已经将防治骨质疏松症预防骨折、治疗高血脂预防心肌梗塞、治疗高血压预防中风放在同等重要的位置。



40岁以后为啥容易患骨质疏松?
高龄被证实为骨质疏松的独立危险因素之一,骨质疏松发生率在≥40岁的人群中明显升高。40岁以后每增加10岁,发生骨质疏松性骨折的骨折风险就增加1倍,这与年轻时建立的骨峰值及骨峰值建立以后随年龄增加骨的丢失量有关。
青少年时期成骨细胞活跃,骨沉积速度较快,远远大于骨吸收速度,至20~30岁达到人体骨密度最大值。35岁以后,骨沉积速度逐渐小于骨吸收速度,骨密度开始逐渐下降。
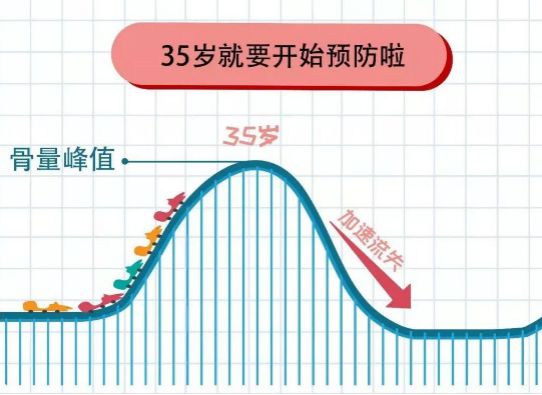
这就好比是我们现实生活中建房子一样:成骨细胞相当于我们建房子中的施工小队,破骨细胞相当于我们当我们建房子的拆迁小队,但是我们人体中两支队伍是同时对我们的骨头进行工作,边拆边盖,当施工小队的建房子速度小于拆迁小队的速度时,久而久之就形成了骨质疏松。

患有某些疾病如:糖尿病;长期服用影响骨代谢的药物如糖皮质激素、利尿剂等,也是引起骨质疏松的重要因素。绝经期后,女性雌激素水平直线下降也导致骨质流失速度加快。

这些症状出现,要注意骨质疏松症
骨质疏松的主要症状有:

腰酸背痛;

身高变矮和驼背;

容易骨折(轻微外力即可导致);
老年人身高变矮和驼背,大家可能误认为是我们身体的自然规律,其实身高变矮及驼背的真正原因是我们的腰椎发生骨折疏松性压缩,导致每一节的脊柱变短,导致身高变矮,是一种完全可以预防的现象。
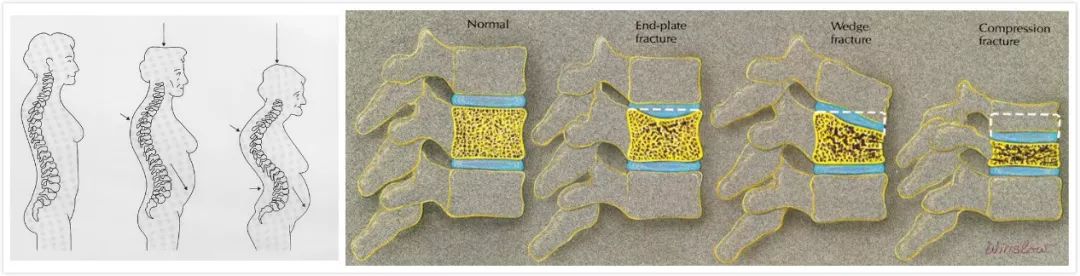
但骨质疏松最严重并发症是并发骨折,是骨质疏松的主要危害。骨折的常见部位是脊柱、髋部和腕部,尤其是髋部骨折,会造成巨大的经济和社会负担,被称为老年人的最后一次骨折,致残率和死亡率都很高。


一旦发生骨折,会对我们的生活造成很大的困扰,轻者可能需要石膏固定或者腰托固定卧床1—2个月,严重影响日常生活;重者则需要手术,产生心理的阴影和身体上的创伤。
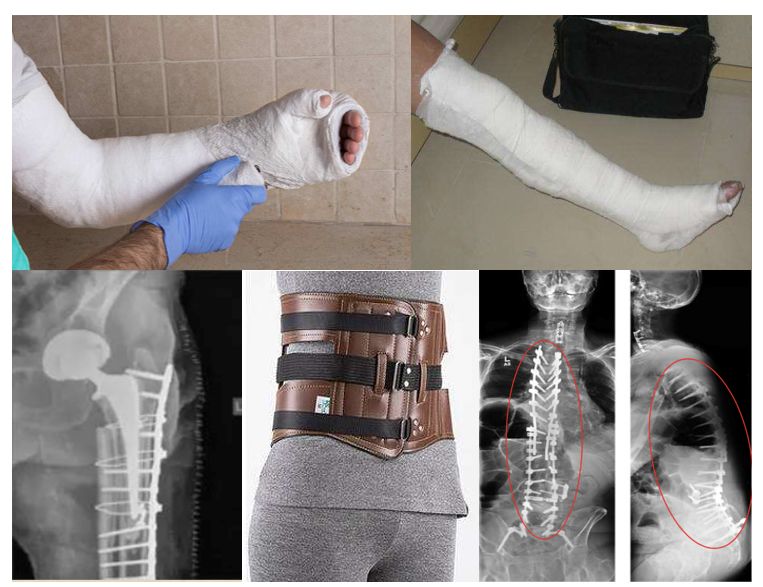

骨质疏松的诊断
骨质疏松的诊断,不仅仅要判断现在的骨量流失的程度到底如何,还要评估骨质的流失速度:
1.审查和评估个人的身体状况- -日常生活习惯与方式,以帮助诊断致病的原因。2.了解骨的存量---检查骨密度3.了解骨量的流失速度---生化指标测定目前最被医学界认同的检查方法是双能X线吸收测量仪,这个方法可准确地测量骨量流失的程度,过程简单而安全。
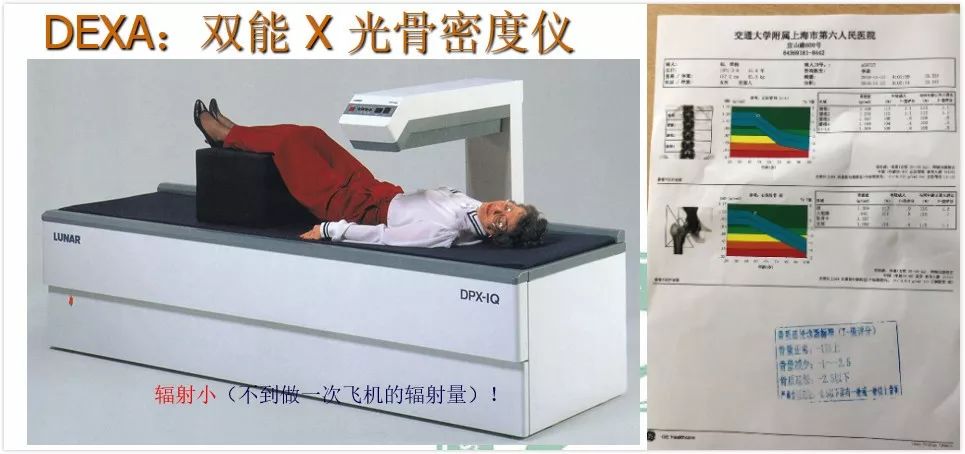

如何预防骨质疏松症?
对于骨质疏松,预防比治疗更重要,始终记住两个原则对待预防骨质疏松:
1.从任何时候都不算早。
2.从任何时候都不算迟。

婴儿骨健康
孕妇需补钙来避免骨损失满足胎儿需求,怀孕的青少年骨质流失的风险最大,母乳喂养的婴儿需要补充Vit D。

儿童骨健康
定期体育运动,促进健康骨骼形成的习惯;
选择有大量水果和蔬菜的健康饮食,从食物中摄入足量的钙;每餐包括低脂肪/无脂肪的乳制品或富含钙质的食物食品/饮料,补充维生素D,从吃得好走向更健康,有益于骨骼健康的行为也有助于对抗肥胖。

青少年骨健康
由于快速增长所带来的风险,每天需要补充元素钙(1300mg)、维生素D(600IU),还需要60分钟体育锻炼;
同时,要避免高风险行为:吸烟、嗜酒、嗑药。

中老年人骨健康
平衡训练预防跌倒,负重运动,力量训练每周2至3次; 散步、慢跑,30分钟中等强度体力活动,最好是一周7天。
增加钙质的摄取:1.多喝牛奶:除一般牛奶外,亦可选择脫脂牛奶、低乳糖牛奶及发酵乳等。2. 多摄食其他含钙量高的食物:如小鱼干、豆类食品及深色蔬菜等。3.服用钙片:视需要而补充(需要根据个人的生化检查确定)。
骨质疏松症五忌:忌多吃糖、忌摄入蛋白质过多、忌吃的过咸、忌嗜喝咖啡、少食菠菜和茶叶。


骨质疏松症的治疗
骨质疏松症的治疗原则:尽早治疗、长期治疗、综合治疗。
治疗目的:提高患者的抗骨折能力,控制骨质疏松的临床症状,不是单纯提高骨骼的骨矿含量或骨密度。
已丢失的骨矿物质含量,不可能全数地补回来,以后的治疗只能阻止今后更大量的丢失,减少或延缓丢失速率。
当确诊为骨质疏松症或进行性骨量减少时,就要进行药物的干预,之前我们将骨质疏松症的形成比作为建房子,那么我们的治疗药物主要分成以下三类:
基础抑制骨吸收促进骨形成钙剂和维生素D双磷酸盐、
降钙素、
SEMs、
雌激素等PTH等
建房子的砖和水泥降低拆迁队的工作效率
提高工程队的效率
钙剂和VitD作为骨质疏松症预防的重要措施,同时也骨质疏松症治疗的基本辅助用药。
首选天然食物补钙,食物摄取不足时再加服钙剂(以碳酸钙补钙的效率最高),保证适量VitD摄入(老年人400~800单位)可增加钙剂的吸收。数据表明我国平均膳食钙的摄入量远远不足。
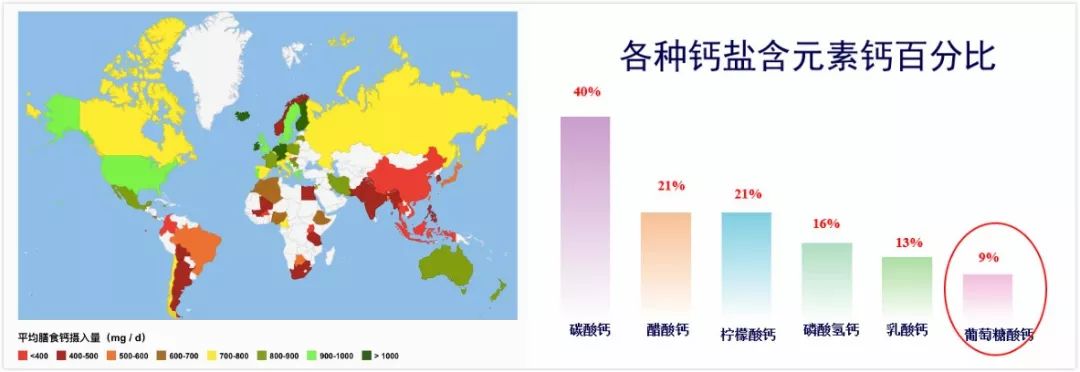
钙补充的安全性:
很多患者对补钙的安全性有很多疑虑,主要是担心钙剂的补充会增加患泌尿系统结石的风险,美国一项为期5年的RCT显示:足量钙摄入显著降低肾结石复发风险51%。
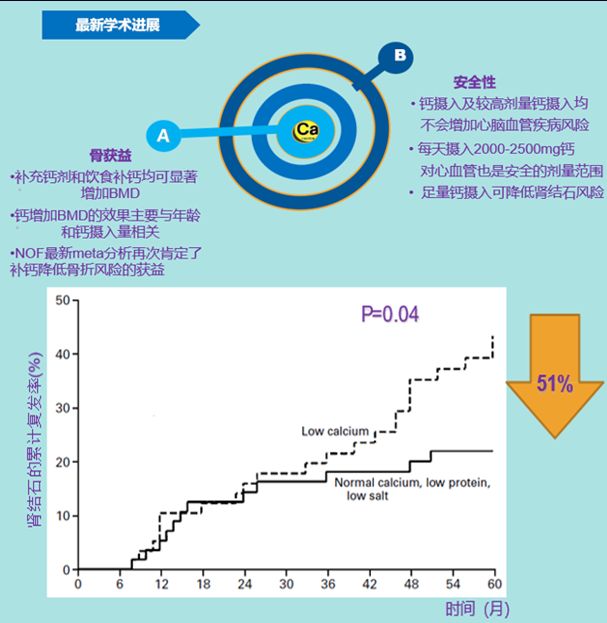
无论使用普通维生素D还是活性维生素D,在治疗过程中都应注意监测血钙和尿钙,酌情调整药物剂量。

防跌倒计划
老年人跌倒是常见的意外,跌倒的同时常常随之而来的是骨质疏松性骨折。生理上可影响他们的身体机能和独立生活能力,而心理上则会影响他们的自信和自尊。事实上,大多数老年人的跌倒都是可以避免的……

据美国CDC,95%以上的髋部骨折由跌倒引起,女性发生髋部骨折的几率几乎是男性的3倍。肌肉随年龄而减少,肌力和平衡力的影响不容忽视,而肌肉减少症是跌倒的重要诱因,没有肌肉减少症、不跌倒,将会避免95%以上的髋部骨折的发生!


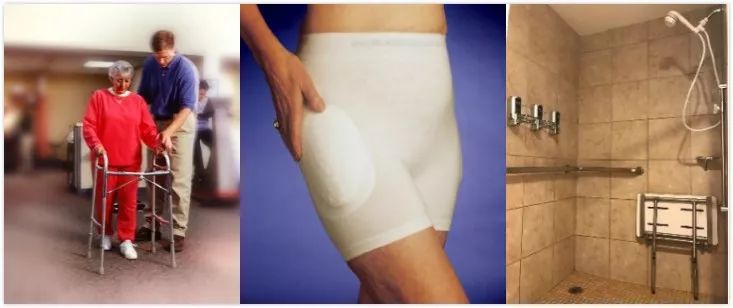
所以老年人应正确的使用拐杖和助行器及采取正确的髋部保护器方案,浴室也应安装防跌倒设置防止跌倒免受伤害。同时适当加强力量锻炼。
关爱骨骼,保护未来,最后送给大家三句话:

支持我们前行的不只是远方的梦想,还有骨骼的坚强;中年以后存钱不如存肌肉;脆性骨折一生一次就足够;

End
作者:上海市第六人民医院 王开阳
转载须获授权
文章仅供参考和学习分享,不代表骨科大夫观点
一切视患者自身情况和以专业医生诊断治疗为准
作者简介

王开阳王开阳,上海交通大学附属第六人民医院骨科住院医师。
从事急性四肢创伤治疗,骨关节创伤与修复重建工作,ISCD国际临床骨密度评价医师。
曾获上海市优秀住院医师,“上海市慈善基金会”优秀十佳科普医师。
研究方向:髋部骨折的数字三维重建,骨间充质干细胞修复骨组织缺损再生研究。



往期精选20 October 2019
●必看!防治骨质疏松症的11点提示
●人生最后一次骨折?听着好吓人